在僵直性脊椎炎之前,需要先理解一個名詞,叫做「脊椎關節炎」。
脊椎關節炎
「脊椎關節炎」是風濕病科醫師將脊椎關節發炎性疾病統合起來的名稱,典型的脊椎關節炎症狀包括:
一、初次發作時年齡小於45歲
二、發作時疼痛是越來越痛而不像是受傷引起的突然疼痛
三、症狀持續超過三個月以上
四、休息時反而會痛,特別像是清晨半夜時,久躺久坐後起身有背部僵硬疼痛症狀
五、活動後反而沒那麼痛
六、左邊或右邊的臀部疼痛,一陣子右邊,一陣子又左邊
這些症狀越明顯越典型,就越不像是因為運動傷害或姿勢不良引起的疼痛,畢竟最常見的下背痛是因為運動傷害或姿勢不良造成,而發炎性的下背痛僅佔其中的一部份,卻是很容易被誤認為屬於肌肉筋膜的疼痛,而沒有進一步檢查是否為發炎性疼痛,長期忽視脊椎關節炎可能造成關節沾黏或變形等嚴重後果。
脊椎關節炎一開始最容易被誤會成運動傷害或姿勢不良造成的疼痛。
脊椎關節炎可以有脊椎外症狀且常見有家族史
脊椎關節炎患者也可能合併出現腳跟腫痛、手指或腳趾腫痛、腳踝腫痛、膝蓋或肩膀腫痛、疲累、倦怠、睡眠失調、焦慮或憂鬱症狀。也有部分病人會出現眼睛發炎、腸道發炎有血便、或是有乾癬的皮膚問題。
脊椎關節炎患者有家族病史也是很常見的,除了父母或兄弟姊妹之外,也可能有叔叔阿姨、姑姑舅舅,或是堂兄弟姊妹、表兄弟姐妹有脊椎關節炎問題。如果您有懷疑自己是否屬於脊椎關節炎,而家族中有成員已被確診,主動提供這方面的家族史可以讓您的醫師有足夠的警覺性,早點安排相關的檢驗檢查。
家族有脊椎關節炎病史是很重要的診斷線索
延伸閱讀:
。如果你是脊椎關節炎或僵直性脊椎炎的患者,你的家人需要擔心他們也會是嗎?
HLA基因與發炎指數並非診斷必要條件
血液檢查的部分包含兩個重點,一是發炎指數(ESR/CRP),一是基因檢查(HLA-B27)。典型表現為發炎指數上升,基因檢查陽性(也就是帶有HLA-B27基因),但血液檢查並非診斷所必要的條件,也有不典型的案例,像是疼痛症狀典型但是發炎指數不高,或是症狀典型且發炎嚴重,但是沒有HLA-B27基因的個案,診斷上需要有經驗的風濕科醫師綜合考量,排除其他更有可能的診斷。
發炎指數與基因檢查可輔助診斷但非必要條件
確診為脊椎關節炎的患者,又分成脊椎影像上已經出現明顯的發炎侵蝕或者沾黏關節病變患者以及脊椎影像上無明顯發炎的患者。已經有影像上明顯發炎病變的歸類為「僵直性脊椎炎」,顧名思義是在「脊椎」上「發炎」且有「僵直性」病變。所以說並不是每個脊椎關節炎的患者都符合僵直性脊椎炎的定義。但是,等到病人已經出現關節侵蝕或沾黏才能診斷或是治療已經太慢了,關節的侵蝕與沾黏通常是無法復原也無法治癒的,所以風濕科醫師們希望在病人有典型症狀,符合脊椎關節炎診斷的同時,就應該開始給病人治療與衛教,好好保護關節,不要產生不可復原的病變才對。
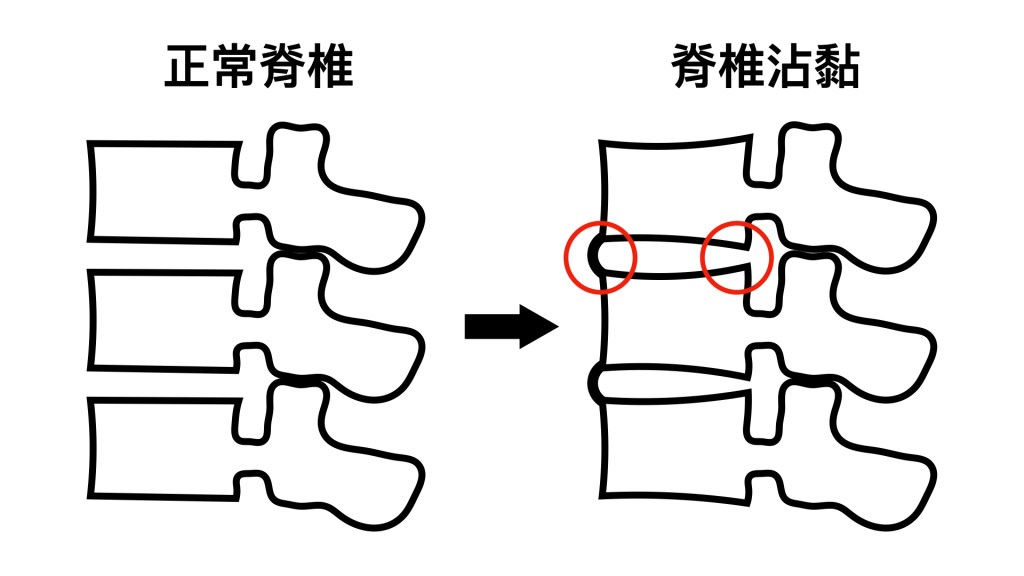
僵直性脊椎炎是一種已經有關節侵蝕證據的脊椎關節炎
從脊椎關節炎進展到僵直性脊椎炎代表在脊椎影像上出現脊椎骨刺並且骨刺融合的情況,而更典型的位置是在臀部的薦髂關節出現關節侵蝕或嚴重沾粘的病變。薦髂關節大約就在腰帶與脊椎交叉的位子,手叉腰上大拇指按到的地方,那裡是最典型的痛點,也是僵直性脊椎炎好發的部位。脊椎之間出現骨刺融合之後,脊椎的活動度會變差,沒辦法做大角度的彎腰或後挺,越多節的脊椎融合,活動越困難,柔軟度越差,嚴重者會駝背,無法彎腰撿地上的東西,呼吸時胸口難以擴張,脖子無法順利左右轉動,甚至躺著的時候後腦勺碰不到床,這些都是脊椎嚴重變形的表現。
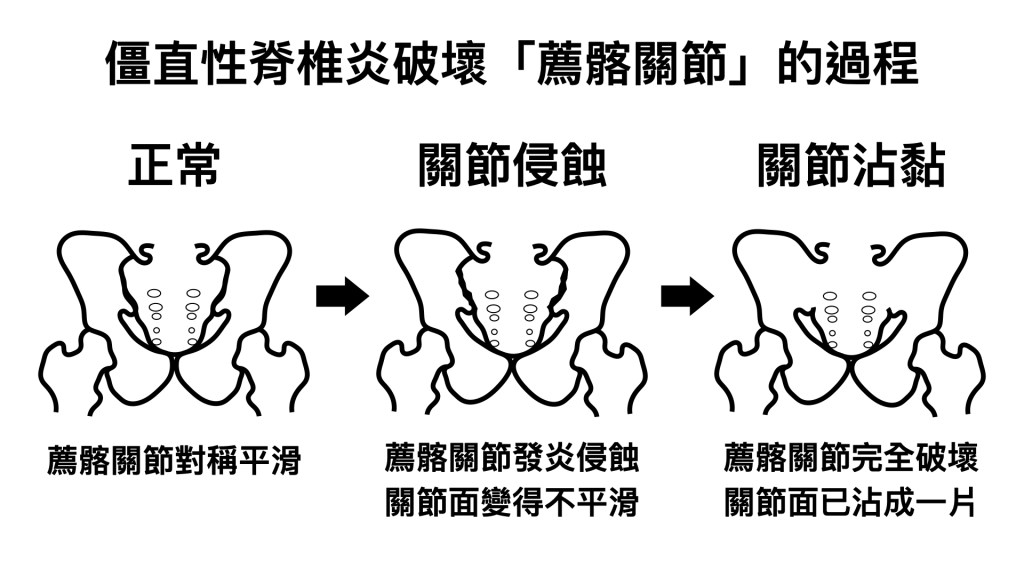
如果您有以上問題,建議尋求專業的風濕科醫師,主動提供家族病史,早期發現有助於提升疾病意識,透過治療與運動復健,可以減緩疼痛並保持柔軟度,避免長期發炎與關節變形。
封面圖片:Shoulder pain photo created by Racool_studio – www.freepik.com
延伸閱讀:
。僵直性脊椎炎的藥物治療(2020)
。我的家人有免疫疾病,我也有嗎?
。腫腫的腳趾像鑫鑫腸竟是乾癬關節炎
。非類固醇消炎止痛藥:Celecoxib 希樂葆/希骨樂與她的副作用。

沒有僵直性脊錐炎的人、是不會懂僵直性脊錐炎的痛!
其他人的眼中、這種病沒什麼問題、也不會痛、哪裡痛就是裝死、愛演、懶惰。
呵呵、我痛到已經無法自行脫衣服、無法挺胸站立、也無法正常行走、只能走一步痛一步叫一下卻被家人、同事認為我在裝死!所以我再也沒有去看醫生了、藥也沒吃了,
讚讚