類風濕性關節炎的病患第一次到許醫師門診就診常常是因為手部或腕部的關節腫痛,一般來說需要經過二到四週後確診,確診的類風濕性關節炎患者可以向健保署申請重大傷病資格。病患四週後再回診時通常都有一定程度的改善,許醫師門診會詢問病患用藥的效果與副作用,並且評估病人的疾病活性,決定需不需要調整藥物或改變治療方式。這個時候,給病患重要且正確的治療觀念是非常關鍵的。
「黃先生,您最近這幾個禮拜吃藥有沒有什麼不舒服的地方?」
「不會耶,還好。」
「那現在還有沒有哪裡關節會痛?」
「還好耶,已經好很多了。」
這個時候,許醫師不會跟病人說「照這樣吃藥就好」,而會請病人把手讓許醫師看一下,然後檢查手指、手腕、手肘與肩膀關節。
「黃先生,這個關節還有一點點腫,這樣按下去會痛嗎?」
「還好,有一點。」
「那旁邊這個關節不腫,這樣按下去會痛嗎?」
「這個比較不會。」
「那這個關節呢?」
「一點點痛。」
到這邊許醫師已經檢查到黃先生有兩個關節會痛,而且有一個關節還是腫的,但是黃先生覺得自己已經好很多了,沒有特別的不舒服,這樣黃先生算是治療控制得很好嗎?
以許醫師的標準來說,這樣的控制並不算好。
如果許醫師沒有把病人的手做檢查,可能以為病人的病情很好,但事實上檢查之後就發現,黃先生的控制還不算好,應該還要更好才對,因為黃先生的治療還沒有達到最佳目標。
定期檢查評估關節腫痛是非常重要的。
類風濕性關節炎治療的最佳目標就是不腫不痛不發炎
什麼是許醫師心中的類風濕性關節炎治療的最佳目標呢?最佳目標是病人沒有關節腫也沒有關節痛,發炎指數ESR/CRP都正常。對某些長年都有關節炎的病人來說這個目標不容易達到,那麼次等的目標是只有一個關節腫或只有一個關節痛,而且發炎指數CRP不能大於1 mg/dl。
許醫師心中的最佳目標是:沒有關節腫也沒有關節痛,發炎指數都正常。
類風濕性關節炎治療有達標的病人,長期病況最佳
達到治療目標跟沒有達到治療目標會有什麼影響?當然有影響,否則許醫師不會這麼要求,因為醫學研究顯示,任何一個腫起來的類風濕性關節炎都會慢性侵蝕骨頭,讓骨頭像蛀牙一樣崩壞。長期來說,治療沒有達到目標的類風濕性關節炎患者,未來出現骨頭侵蝕與變形的機會與控制最佳的病人相比高很多,使用藥物強度也高很多。也就是說,如果不把病人控制到最佳目標或是次等目標,病人以為自己已經改善很好了,但是過了幾年後照片子發現,骨頭已經慢慢壞掉了。
治療沒有達標的類風濕性關節炎患者未來出現慢性骨頭侵蝕的機會比較高,關節變形的機會也比較高。
類風濕性關節炎患者不要把關節腫痛當日常
許醫師要提醒所有的類風濕性關節炎患者,不要把有腫痛的關節當作日常,以為稍微有點腫或有點痛是這個疾病本來就這樣子,事實上沒有一個正常人會一直有個關節會腫或是會痛,現在類風濕性關節炎的治療已經有機會讓病人不腫又不痛了,特別是疾病治療的前兩年,要努力地達到治療的最佳目標,當您有任何一個關節會腫或是會痛,一定要跟您的風濕病醫師說,那個活動起來怪怪的關節,其實很可能一直在發炎,您卻一直不理它,或是單靠止痛藥物,這樣長久以來關節還是會病變的。
延伸閱讀:
。類風濕性關節炎與生物製劑
。我的家人有免疫疾病,我也有嗎?
。吃奎寧(必賴克廔)要檢查眼睛?
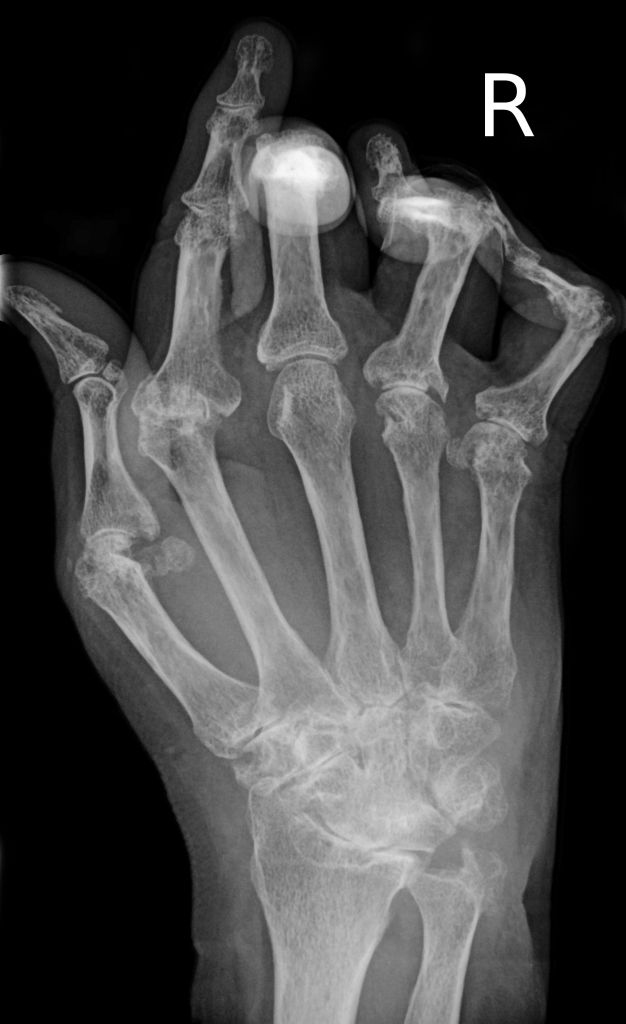
不要把有腫有痛的關節當作關節炎的日常。
在許醫師團隊照顧下的類風濕性關節炎病人,至少每三個月做一次治療達標的評估,至少每年一次手部的X光檢查骨頭侵蝕的情況。同時許醫師也追蹤病人的骨質疏鬆問題、心臟血管問題、膽固醇、血壓、血脂的三高問題,顧好病人的全身系統問題,才不會只顧了關節,病人還是不健康。
對類風濕性關節炎來說,早期治療達標,比已經拖很多年還是關節有腫有痛會好非常多,對病人的生活品質也會有改善,所以有治療達標的病人絕對比不能達標的病人要好,如果經過傳統免疫調節藥物依然沒有辦法控制很好,現在也已經有生物製劑,生物製劑是很好的治療藥物可以幫助困難治療的病人達到治療目標,減少未來出現關節破壞的機會。
多跟醫師討論關節的不適,已經有很好的藥物可以治療,不要忽視身體的警訊。
類風濕性關節炎的病友千萬不要忽略自己的關節腫痛,姑息發炎的話發炎會破壞關節造成失能,有一點怪怪的關節要主動跟您的醫師討論病情,並經常檢討治療目標與策略,對自己長期的健康絕對有幫助的。
延伸閱讀:
。快速認識介白質6拮抗劑—安挺樂—的優點與缺點
。類風濕性關節炎有治療黃金期嗎?如果我早點看到風濕科醫師早點使用免疫調節藥物會不會比較好?
。免疫風濕患者接受髖關節或膝關節手術,我的藥物或生物製劑該停用嗎?
。滅殺除癌錠(Methotrexate, MTX)的歷史與葉酸騙子

在〈類風濕性關節炎的達標治療,要治療到多好才算是好?〉中有 12 則留言